近日,美国第五大商业健康险公司Humana宣布从两家PE手中按照81亿美元的估值收购入家护理公司Kindred at Home剩余的60%的股份。而在2018年,急性期后照护(Post acute care)公司Kindred拆分出售。旗下长期照护医院和康复医院作为Kindred Healthcare卖给两家私募基金TPG Capital和Welsh, Carson, Anderson & Stowe(WCAS)。Kindred的入家护理业务及临终关怀业务则作为Kindred at Home卖给Humana 40%,其余60%归TPG和WCAS所有。
通过这笔自身公司史上最大的并购,Humana强化了自身在Medicare Advantage(MA)和Medicaid MCO业务上的护理服务优势。Humana收入的80%来自政府医保业务,这也是其发展的生命线。由于美国传统商业健康险市场增长日益趋缓,政府医保业务的竞争日益白热化,面对联合健康在医疗服务领域的整合能力日益增强,Humana需要巩固自身在服务领域的优势以提高竞争能力。通过收购Kindred,Humana不仅提升了自身在入家护理领域的优势,也获得了4.3万名临床医生,这将大大增强与联合健康险的抗衡能力,目前联合健康通过收购医生组织,已经拥有5.6万名医生。
Humana买下Kindred入家护理业务后,和Humana的Medicare Advantage业务整合的价值较大。Medicare Advantage对整个Kindred的收入贡献逐渐加大。由于Medicare Advantage和商业保险支付的标准高于Medicare,因此与Humana这样公司的商业计划以及Medicare Advantage计划合作有助于提升Kindred的客群基础,而对于Humana来说,拥有庞大的入家服务网络有助于控制这一大块服务的价格。
表面上看来,Humana的大规模并购是源于自身业务需要。但随着商保公司日益依赖政府医保业务,医保的政策变动直接影响到了商保公司的发展轨迹。此次并购的动力来自四个方面:美国联邦医保对价值医疗的持续推进,医保政策推动从机构护理向入家护理转变,医保倡导管理式医疗、医保支付试点捆绑打包支付。这些政策推动了整个产业链条的整合。
1、价值医疗改变支付方式
首先,自价值医疗实行以来,美国的医疗支付方式从按人头付费转向按服务价值来付费。Medicare占美国整体医疗支付的23%,是美国最大的单一医疗支付方(虽然商业保险占总医疗支付的35%,但是多头支付——即由多家保险公司支付,而Medicare则是单一的支付方),其支付政策的变化对服务方的影响不言而喻。
价值医疗对Medicare支付办法的影响主要是从控制费用的方向更严格地转变。Medicare在支付上更倾向于用门诊代替住院以节省费用。从美国近年来的门诊量和入院人数来看,住院量明显下降,门诊量上升是明显的趋势。
从各家服务机构在Medicare用户这一业务上的利润空间来看,医院所受到的影响是最大的,利润也是最低的。
图表20:美国总医疗花费按支付方划分占比
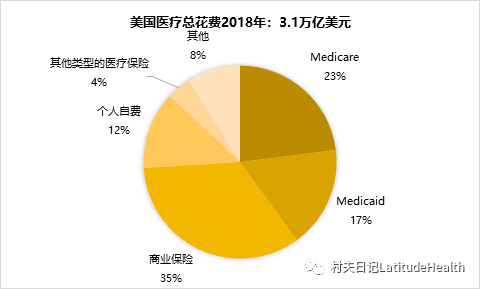
注:其他类型的医疗保险包括退伍军人医疗保险、儿童保险计划、国防部保险计划等
数据来源:Medpac(Medicare Payment Advisory Commission)
2、支付方从机构护理向入家护理转变
用入家护理服务代替机构护理也是Medicare支付政策变化的明显趋势。从各大领先的入家服务公司的数据来看,Medicare占入家服务支付比例的70%以上。而入家服务公司与专业护理公司的不同在于,Medicare支付了绝大部分的入家护理费用,而专业护理机构有一大部分支付来自于Medicaid,价格较低,对服务者来说没有什么利润空间。此外,入家服务由于价格明显低于专业护理机构,支付方更倾向于支持用户使用入家护理服务而不是住到专业护理机构中去,因此对前者的报销倾斜更大,这种趋势未来会继续。
入家护理服务费用为15到30美元一小时,而机构服务的价格很高,入住辅助生活机构的价格通常在每月3,700美元左右,专业护理机构的每月费用则超过6,000元。这也直接促使Kindred Health做出了放弃专业护理机构业务,转向入家护理业务。
3、管理式医疗的推进
Medicare和Medicaid都有往管理医疗方式转变的趋势。根据MedPac(Medicare Payment Advisory Commission)的数据,2010年,Medicare的所有花费中,用于管理式医疗的比例占总Medicare开支的22%,而到了2019年,Medicare的总花费达到了7870亿美元,其中用于管理式医疗的比例则上升到了34%。Medicare的管理式医疗的用户从2010年到2019年增加了96%。
管理式医疗的优点有三个方面,一是不同类型的医疗机构合作形成共同体有助于服务机构进行价格谈判;第二是有助于在管理式医疗体内部进行更好的服务衔接以及转诊,保证用户在出院后获得延续治疗的效率;第三则是不同类型的医疗机构形成一个共同体,各有职责,互相合作,便于支付方控制费用。
随着管理式医疗模式的推进,医院与出院后的各类急性期后照护机构的合作会越来越紧密,这一点直接促进了Kindred Health通过医院、康复、护理三个角度来衍生其服务链条。
4、打包付费
最后则是打包付费对整个急性期后照护市场的影响。2015年末,Medicare和Medicaid的管理机构CMS开始在关节置换术这一项目上进行捆绑打包收费,也就是将住院和出院后30天到90天内急性期后照护的费用一起付费。2016年又将打包收费的项目扩展到其他3项疾病上。这一打包收费的试点预计到2021年结束,目标是分析这种打包收费的项目是否可以降低住院和急性期后照护的整体费用。
预计未来打包收费的实行范围会越来越广,这对于医院和急性期后照护服务者来说意味着他们必须将利益和服务捆绑在一起,通过更好的服务衔接以及紧密合作来共同管理好病人。
这种打包付费模式将医院和急性期后照护机构的利益捆绑得更紧,尤其是医院,从目前松散的与急性期后照护机构的合作方式,将变得更为紧密,比如Kindred Health与克里夫兰诊所(Cleveland Clinic)建立了紧密合作,探索医院和长期照护捆绑支付的可行性和效果。
因此,在美国商业健康险面临增长困境的市场现状下,政府医保业务成为其增长引擎,为了要在这一快速增长市场获得发展,各家商保公司展开了全面的产业链整合。但由于政府医保业务高度受制于政策,商业健康险市场从原先与医保并行的模式转变为日益受到医保政策制约,Humana收购Kindred at Home只是这其中的一个案例。
0
推荐




 京公网安备 11010502034662号
京公网安备 11010502034662号 