用药依从性:技术无法成为主要动力
医疗创新的最大挑战:难脱路径依赖
囿于中国的医疗体制,建构于其上的医疗创新有着较强的路径依赖。这一路径依赖使得大部分医疗创新模式最终助推原有强势力量日益自我强化原有的发展逻辑,最终积重难返。
近日,几个大型知名三甲医院开始构建自身的医生集团,通过医生集团将招聘和培训医生并将其向各类与自身有利益关联的医疗联盟和其他相关医疗服务机构派遣,从而通过医生集团这个平台达到快速扩张的目标。从本质上来说,这种模式是大医院在遇到政策对其扩张限制...
LH VIEWS:医疗大数据分析的机会和挑战

虽然医疗大数据一直是各方关注的重点,但是,数据难以融合以及机构数据本身难以获取的问题,中国一直缺乏针对临床数据的有效分析和应用,比如讲临床治疗办法、用药、检查以及各项健康指标和病人后续恢复情况数据做成逻辑相关联的数据库,并给予数据库进行分析,可以提示多项重要事项,比如诊疗上的各个节点是否符合逻辑,用药和检查在某类病种情况下是否合理,以及根据病人的健康状况,未来病情危重的概率有多大,根据其风险,...
整合医疗席卷全美 挑战远大于机会

在平价法案(ACA)实施以来,美国医院日益感受到阵阵的寒意。在按价值付费占保险支付比例的上升,再入院率的考核范围日趋扩大,医院的住院病人增长日趋减缓,这对各类医院的压力日益增大,无论是营利性医院HCA面临营收增长日趋放缓,还是大型非营利性医院如梅奥和克里夫兰都不得不依靠削减成本对抗危机。
为了应对日益增长的营收压力,开源节流是应有之意。节流就是控制成本,无论是像MD Anderson那样裁员还是在运营管理上削...
基础医疗构建HMO失败的根源何在

近来,美国医疗服务市场正在兴起创办HMO(Health Maintenance Organization)的潮流,大小各类医疗服务机构都在推出自己的保险支付计划,比如著名的医疗集团克里夫兰诊所(Cleveland Clinic)和新型保险公司Oscar Health共同推出了针对北俄亥俄地区的商业医疗保险,北加州的大型医院集团Sutter Health与大型商保Aetna共同推出针对加州北部区域的医疗保险。这两个例子只不过是自从2010年尤其是2013年以来的服务方与支付方越来越...
医改下产品方营销的三个核心趋势
随着医改对医疗服务方的要求越来越深入,药品零差率的执行范围进一步扩大,对医院监管要求更加严格等变化,对于面向医院提供产品的供应商来说,将必须制订针对医疗机构的新营销策略,未来发展趋势可能包括三个方面。
1、营销对象
首先,向医院营销的对象可能会发生改变,这是由于医改带来的医疗机构的发展核心目标发生变化所导致的。目前很多生产商将营销对象集中在医生上,使用学术交流、产品教育和服务衔接等多种营销办法。...
大变革:医保MEDICAID扩容推动美国医院改革
美国医院正迎来变革时代:克里夫兰诊所在过去四年削减了8亿美元的开支,MD Anderson去年裁员5%,医生组织Partners Healthcare在未来三年要削减6亿美元开支,而梅奥诊所则强调其将优先接诊商业保险公司用户。
美国医院变革的核心原因是Medicaid这一联邦医保的大规模扩展。Medicaid在覆盖人群上主要偏向于弱势人群(主要包括经济收入低下、儿童),在平价法案(ACA)实施以来的四年多时间里,市场一直过于关注商业保险在保险交所的...
药企渠道新战略:按效果付费
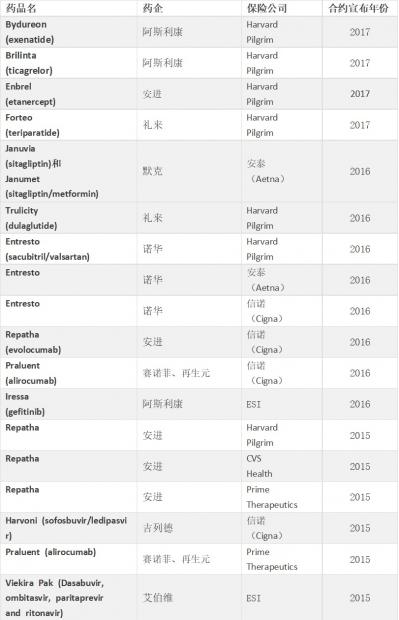
老龄化和慢病高发对世界各国的医疗支付体系产生了持续而巨大的压力,比如最新的一项调研(Partnership to Fight Chronic Disease report)显示,美国罹患三种以上慢性病的人数在2030年将达到8300万,而在2015年只有3100万,由此将在2015-2030年产生2万亿美元的医疗开支。
面临高昂的医疗开支增长,支付方的控费举措是全方位的,除了推动管理式医疗和发展其他降低服务成本的措施,在药品层面的大规模砍价正成为另一个重要的热点。...
医疗服务行业的连锁复制之痛
连锁复制在很多行业是增加规模、造成品牌集中推广效应的重要手段,不过在医疗服务这一重资产重资源领域,连锁战略的应用可能造成截然不同的效果,投资者必须从三个方面来考虑是否要连锁化以及怎样连锁化。一是连锁的范围,二是连锁的复制规模,三是连锁的速度和时机。
医疗服务归根结底是一项实体服务,虽然由移动互联网带来了一系列技术上的革命,但对于医疗服务来说,技术是辅助和手段,而无法颠覆医疗服务实体操作的本质,医...
医改下的处方外流现实和展望
新医改下,医院的药品和耗材收入已经全部被切断,政策希望未来医院和医生的收入彻底阳光化。因此,从表面上来看,医院已经没有动力再继续成为药品销售的渠道,尤其在门诊部门这一点尤为明显。同时,国务院和卫计委的多份文件一再强调要允许患者自主决定在医院药房还是到外面的零售药店去取药,但从实际的进展来看,持处方去零售药店买药并没有成为市场趋势,零售药店也并未因此而获得任何增量。
在失去了药品收益之后,处方的外...
衍生服务链条:医疗机构进入康复、养老、护理的机会
医疗机构在利润厚,支付环境宽松的情况下,鲜有动力去进入衍生服务领域,但支付政策收紧导致医疗机构利润变窄却可以让医疗机构放宽自己的服务领域,考虑进入住院后的康复、养老和护理这一整个急性期后照护市场。
美国最近几年出现了大医院进入急性期后照护(Post acute care)领域的动向。随着美国联邦政府保险计划Medicare严控费用,收缩支付,通过控制支付价格,转向价值医疗付费办法,缩短住院时间等手法来降低医疗开支,让医...
养老地产模式转型方向:以社区为渠道
目前有相当多的地产开发商希望转型做养老行业,操作模式包括开发养老地产和建造养老院等,然而,根据我们在本系列前面几部分的分析节选中可以看到,单独的养老地产和养老院只能服务一少部分用户,大部分人的养老方式是居家,社区是他们的主要活动点。且地产商直接转型做养老机构面临医疗服务能力不足和管理经验欠缺的困境。
市场上大量已有的社区内的居民都有非常实际的养老需求,大部分需求可以通过依托社区点提供服务来完成,...
美国新型基础医疗发展得益于服务能力定位
快速诊所和应急医疗中心作为医疗服务链条上分拆的服务,是将符合某一类特征的医疗服务商业化的典型代表,其成长的环境是基于美国对医疗控费的持续推动。这两者的价值在于几个方面。首先,快速诊所的服务时间上更长,弥补了非门诊时间和节假日的基础医疗服务真空,避免在这些时段内病人不得不因为常规问题而选择价格昂贵的急诊室。
另一个意义则是费用控制,快速诊所和应急医疗中心分别对标传统基础医疗机构以及急诊室,价格更低...
美国应急医疗中心的定位和功能
应急医疗中心的定位是半个急诊室,旨在解决非危机生命的问题以及一些常规疾病,比如骨折、急性感染、外伤、流感等。应急医疗中心配备的医生通常是基础医疗医生以及更资深的专科医生,服务人员的素质明显高于快速诊所。因此,相比之下,应急医疗中心可以解决比快速诊所更复杂的问题。
根据Urgent Care Association of America的数据,2014年应急医疗中心平均每日平均服务接近50人次,平均服务价格为150美金/人次。这高于快速诊所...
LH VIEWS:美国快速诊所的主要竞争者及其定位
目前快速诊所市场上最大的是CVS旗下的MinuteClinic。截至2015年底,CVS在33州拥有1,135个快速诊所点,其中1,049个位于CVS自己的独立的药房里,另外79个则位于CVS在连锁超市的药房里。仅2015年,CVS就增加了85家新快速诊所,另外还从Target收购了79家快速诊所。快速诊所的服务者通常只有一到两名执业护士或助理医生。2015年,CVS在财报中披露其快速诊所MinuteClinic大约89%的收入来自于保险,可见其服务已经被纳入保险的服务网络中...
LH VIEWS:互联网医院的四大困境
近来,有关互联网医院的政策管理新规可能出台的消息引起市场的诸多关注。如果撇开政策的可能限制不谈,单就以披着互联网医院外衣的远程医疗来看,其自身的发展本身困境重重,并不存在市场大爆发的可能性,政策为其划界在本质上并不影响对这一市场本身的预期。
1、定价困境
目前中国的远程医疗服务有两种定价办法。一种是远程会诊,这并不是新鲜事物,已经存在了很多年,主要针对偏远地区的疑难杂症、急症和大病。会诊的费用很...
【长期护理市场分析2】中国长期护理保障给予的挑战
护理保障的给予通常有两种方式,一种是现金支付,一种是服务给予。大部分国际经验是两种方式混合,但可以再分为两大类:一类国家是现金支付和服务给予没有明显限制的,另一类则以服务给予为主。比如日本以服务给予为主,没有特殊许可不给予现金支付,但对于一些偏远地区,缺乏入家护理服务和机构护理,只能由家属提供服务的,才允许给予现金支付。而另外一类国家如德国和美国,则没有明确的限制,现金和服务都是护理保障给予的形式...
健康险:“伪”需求未切中健康保障缺口
中国的健康险市场正在经历高速增长,2016年的健康险原保险保费收入4042.50亿元,同比增长67.71%。健康险市场上期望的进入者也越来越多,各种产品不断试水。然而,在这繁荣数字的背后,保障的价值却没有真正体现出来。比如,中国用户面对灾难性疾病的风险抵抗能力依然极弱,占市场大多数的保障额度在10-20万元左右的重疾险在实际用户遭遇灾难性疾病的时候仍然有极大的保障缺口。除此之外,伴随灾难性疾病导致的失业、护理以及对家庭...
美国快速诊所发展的推动力何在
奥巴马的平价医疗法案提出了个人必须拥有保险,强制措施让更多的人成为保险客户,对医疗服务需求进一步刺激了基础医疗的发展,而其中很重要一块就是服务速度更快、更灵活、价格更低的快速诊所。
2015年全美有超过2,100家快速诊所 。根据埃森哲的估计,2017年美国可能有增加到超过2,800家,届时每年将有能力服务超过2,500万人。
与快速诊所早期发展的时候针对个人自费用户已经完全不同,支付方已经认可了快速诊所在效率和降低成...